衛教園地
心室中膈缺損修補手術說明
回到衛教園地更新/審視日期:2023-02-18
手術目的
矯正先天性心臟缺陷導致的血流方向異常,以期維持或改善病人之心臟或肺臟循環及功能。
成功率
依病人術前有無心臟衰竭、心肺衰竭、肺動脈高壓、肝腎功能不良、感染及其他重大合併症而決定。 本醫療團隊會依據您的臨床症狀、心導管及各項檢查等來為您審慎評估手術可能有的風險及您可自此手術中獲得好處及利益。
輸血之可能性
視術前與術後之情形,在有臨床症狀與需要下,得予以輸血。(手術前我們即會為您先行做好備血的準備)
手術適應症與效益
(經由手術,您可能獲得以下所列的效益,但醫師並不能保證百分之百達成,且手術效益與風險性間的取捨,應由您決定。)
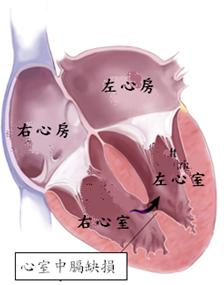
一、心室中膈缺損相關說明
心臟約於受孕後第三週開始形成,第八週完成。位於胸腔中間偏左的部位, 約拳頭般大小;心臟以「心中膈」分為左心、右心,每一邊又分為上、下,上為心房,下為心室,共有四個腔室。當左、右心室中膈有了破洞的時候,我們稱之為「心室中膈缺損」。
心室中膈缺損對心臟的影響就是使左心室部分含氧的鮮血經由此沖向右心室,結果左心室要打到全身的血液量減少; 而右心室的工作量卻因此增加了。而流向肺動脈到肺部的血也同時增加,這些額外的負擔,不但是浪費,而且也造成心臟的擴大,進而發生心臟衰竭。
在新生兒期,由於右心與肺動脈的壓力稍高,可以阻擋左心沖過來的血,所以出生第一個禮拜內,可能還聽不到心雜音。出生第一個月內,因兩邊交通流量尚不大,即使缺損很大,很少有心衰竭。心室中膈的缺損,因位置與大小的不同,造成的影響也不同。小的缺損對小孩常沒有什麼影響,大約有1/3到一半的病人,此缺損會自動癒合或變小。中等以上的缺損可容許較多的血量由左心室沖向右心室,使右心額外負擔增加更多,流到肺部血液多,壓力也就增加,結果造成「肺動脈高壓」,心衰竭也就發生了。 若缺損很大,此類嬰兒早期即可發生心臟衰竭,在大哭或呼吸道感染時,偶然可見到發紺現象,這類小孩常死於呼吸道感染及心衰竭,因肺部阻力增加,右心至左心的缺血分流也增加。
一旦被發現有心室中膈缺損雜音,應該帶給小兒心臟專科醫師診查,為小孩估計破洞大小、位置、心臟狀況及右心、肺動脈壓力是否有增高趨向,來決定繼續觀察或須藥物治療,甚至安排心導管術,進一步鑑定,或開刀矯正。倘若缺損不大,且為膜邊型(第二型),大部份病人是不需開刀,不過須長期追蹤。對患心室中膈缺損的小孩,不必太限制他們的日常生活。 但在治療牙齒、拔牙、摘除扁桃腺、咽喉手術、胃腸、泌尿發炎時,要小心處理,因為心臟有缺陷,細菌容易從外表一個小病灶,跑到心臟去,造成細菌性心內膜炎。
若心室中隔缺損很小,心臟功能又正常,患者則多能從事劇烈的運動,因此中、小型缺損的病童沒有活動限制。至於大型心室中隔缺損的病童僅能進行「輕度等長-輕度動態運動」的運動, 而且必須等到修補手術後六個月,才能取消運動限制;如果手術後仍殘留有中、大型缺損或肺高壓、心律不整等變化,仍然要限制運動(限制輕度等長-輕度動態運動)。
二、心室中膈缺損之治療
- 藥物治療:臨床上可利用強心劑(Digoxin毛地黃)及利尿劑(Lasix)、血管擴張劑來控制鬱血性心衰竭情形且須長期追蹤到一歲左右來決定是否開刀。如果有下列情形之一者,可能需要提早開刀:
不易控制的心衰竭。
經常肺部感染。 發育遲緩。 肺高壓。 - 心室中膈缺損之外科手術治療主要以心室中膈修補手術為主。
三、手術方法
傳統手術方式:實施開心手術時,傳統的做法是正中胸骨切開術。正中胸骨切開術可以提供最寬廣的手術視野,將整個心臟及主動脈、肺動脈與腔靜脈等大血管的構造看的很清楚,手術比較容易進行。但是正中胸骨切開術的傷口很長,
手術後會比較令人擔心傷口疼痛感染及胸骨不易癒合的問題,術中及術後出血量也較大(尤其是再次開刀的患者)。尤其對於再次開刀的患者,若實施正中胸骨切開術,則會有因組織沾黏而大量出血。
微創心室中膈缺損修補手術:(施行在成人或青少年以上)
本院目前可經由右胸骨旁第2、3、4肋間進入,距身體中線五公分處劃下一道長約6~8公分的縱向皮膚切口來完成心室中膈缺損修補手術;病人可以維持胸骨的完整性、減少手術後的疼痛、降低肺功能的傷害。
經由微創施行心室中膈缺損手術,病人除胸口處小於10公分的傷口外,腹股溝處或右鎖骨下緣會多一個2~3公分傷口用於施行體外循環。
四、手術實行時間
一般來說手術時間約為3~4小時,但若同時併行其他手術(例如:瓣膜手術、血管手術等)則會因手術複雜性而增加。 手術後須於加護病房觀察1~2天,整個住院日期約為7~10天。假如您正處於心臟衰竭、心肺衰竭、肺動脈高壓或術前即已使用強心劑,則住院天數及加護病房觀察天數會延長,直至狀況穩定。
手術風險:
(沒有任何手術〈或醫療處置〉是完全沒有風險的,以下所列的風險已被認定,但是仍然可能有一些醫師無法預期的風險未列出。)
一、一般手術的風險
- 全身麻醉之下,肺部可能有一小部分塌陷失去功能,以致增加胸腔感染機率。尤其在抽菸患者或術前肺功能不佳者,再加上手術後因疼痛不敢深呼吸咳痰或施行側胸傷口的患者,較易有術後肺部擴張不完全的情形,可能增加術後肺炎的發生,可能需抗生素和較長的呼吸治療。一般情形下,心臟手術採全身麻醉,麻醉醫師會在手術前進行麻醉風險評估並在手術中幫助提供病人最好之麻醉品質。
- 由於手術時間長達3~4小時,肢體可能產生深部靜脈血管栓塞,並伴隨疼痛和腫脹。凝結之血塊可能會流散並進入肺臟,造成肺動脈栓塞致生命危險,惟此情形並不常見。
- 因承受壓力,可能造成壓力性潰瘍、腸胃道出血,糖尿病患者術後的血糖升高,可能需施打胰島素來獲得較好的血糖控制。
- 因全身麻醉需接受氣管內插管,因此拔管後病人可能會出現喉嚨痛,少部分的人會因為聲帶受損而出現暫時聲音沙啞吞食流質易嗆到的情形,不過此情形多可自行恢復。
- 手術麻醉中所使用的藥物某些體質較特異之病人會出現過敏的情形,輕則出現紅疹、皮膚癢,嚴重則會出現過敏性休克甚至死亡。因此當您對某些藥物有過敏現象時請務必提醒我們。
- 接受開心手術後需於加護病房觀察數天,某些病人會出現意識混亂、日夜顛倒的情形,即所謂的加護病房症候群。通常較易發生於年紀大、接受大手術及處在一個隔離的環境,多數病人於轉出加護病房數天即會慢慢改善。
二、因開心手術所伴隨的風險
- 心臟衰竭:大部份的心臟手術在進行時心臟必須停止跳動,待手術完成後才慢慢恢復跳動,在心臟恢復的過程中可以強心劑促進心臟功能的恢復,若在高劑量的強心劑支持下,心臟仍無法供應全身循環所需的話,病人可能有生命危險。由於心臟是全身血液的來源,當心臟衰竭發生時,由於心輸出量不足,可能導致全身各器官的血液灌流量不足引發器官衰竭。 尤其是手術前就已有心臟衰竭、心肺衰竭、肺動脈高壓或使用強心劑者。必要時,需置放主動脈內氣球幫浦或葉克膜,以輔助心臟功能-此類病患會增加術後傷口感染風險及肢體缺血截肢的風險。
- 大出血:心臟是全身血液最大量的地方,在手術完成而且在止血完成之後病患的情況才能趨於穩定,萬一出血的問題無法得到有效的控制的話,或突發性大出血,病患亦可能有生命危險。尤其在手術前肝功能不良、洗腎病人、 二度手術或合併進行其他主動脈手術的病人及術前使用抗凝血劑、阿斯匹靈等藥物者,這類病人更增加出血的風險。因此手術中或手術後病人可能需要輸血,若出血厲害可能需重返開刀房止血。
- 腦中風:包括梗塞或出血。
- 腎衰竭:可逆或不可逆,必要時須接受腹膜透析或血液透析。
- 呼吸衰竭:在心臟手術完成後,除了心臟功能的恢復之外,呼吸功能的恢復亦是十分重要,倘若呼吸功能恢復緩慢,將導致呼吸器使用的時間延長,而會有產生肺炎的可能性。
- 所有開心手術病患皆可能於手術中、手術後、恢復期甚至出院返家後發生心律不整,可能需藥物治療,嚴重時需施予電擊,而致命性心律不整有可能造成生命危險。雖然種種狀況都可能發生, 但您希望家人平安所有的醫療團隊也具同樣的信念,因此我們當竭盡所能來照顧您的健康及解決一切可能面對的問題或合併症,唯對上述這些不可預知的潛在危險性我們有義務於手術前向您告知。
- 傷口感染的可能性。
- 末端肢體缺血,可能面臨截肢的風險。
- 消化道出血或缺血性腸炎。
- 胰臟炎。
- 非功能衰竭。
- 心律不整。
手術後續治療計畫與預期結果
- 在加護病房內您將會被接上各類監視器包括心電圖、血壓、呼吸監視器以觀察術後心臟變化;另外身上將會有多條注射管路以輸注液體及藥物。 當您於手術麻醉醒來時您會發現雙手被約束,以防止身上重要管路不慎拔除。當您清醒及氣管插管拔除後既會將雙手約束解除,身上的管子也多於術後2~3天拔除。
- 傷口疼痛、咳嗽、頭暈、心律不整、食慾欠佳等情形常於手術後出現,大多可於藥物調整及復健下於出院前獲得大幅度的改善。傷口的觀察及照護須延續到拆線後。
- 須提醒您手術後仍須保持持續運動、控制原有的疾病例如高血壓、糖尿病及高血脂等。注意可能伴隨的疾病,例如腦中風周邊血管疾病等,更重要的除依病情規則服用藥物外請務必戒菸。
- 若合併有瓣膜手術並使用機械性瓣膜患者術後須終生服用抗凝血劑(可邁汀或沃法靈)須注意與日常食物的交互作用。
